「触らないリハビリテーション」についてはこのブログでも何度か書いてきた。触らないリハビリテーションは「活動と参加」にアプローチすることにつながるからだ。だけど、なかなかそのことに対しての理解は得られない。地域のセラピストだけが実践するものではなくて、回復期リハ病院で「活動と参加へのアプローチ」を実践するからこそ地域でも活動と参加にアプローチできる。そんなことを書いてみた。
2019年10月12日 追記
2020年8月6日追記
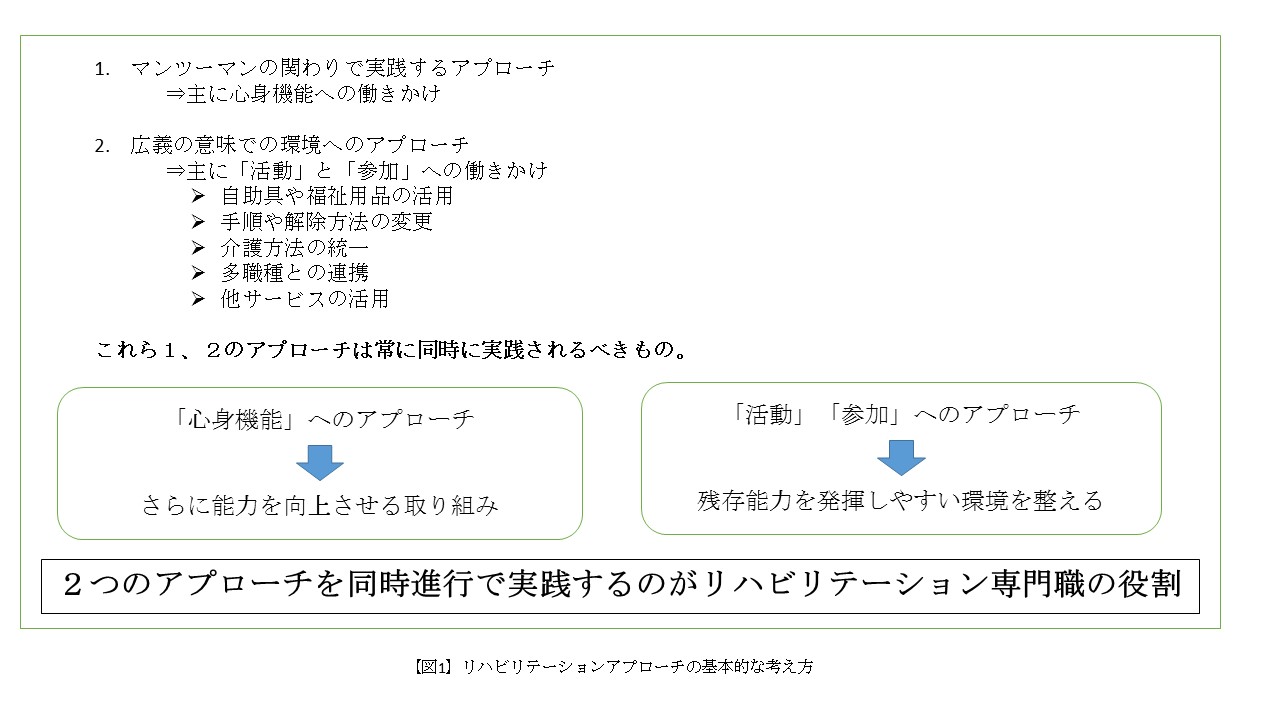
常に同時進行する2つのアプローチ
「心身機能」へのアプローチと「活動と参加」へのアプローチは常に同時進行で行われるものだ。
対象者さんに関わる時期や疾患の種別、その時の対象者さんの状態によって「心身機能」「活動と参加」のどちらに比重を置くべきかというのは異なる。だけど、どちらか一方だけにアプローチすべきものではない。
いわゆる生活期といわれる時期の対象者さんであっても、ゆっくりと「心身機能」が改善していくケースがある。急性期であっても環境調整などを行うことで残存機能を発揮しやすい状態にすることで「活動」レベルが向上することはある。
だから常に「心身機能」へのアプローチと「活動と参加」へのアプローチは同時進行
ちょっと極端かもしれないけれど、わかりやすく図にするとこんな感じ。
この二つのアプローチを同時進行することで、対象者さんの状態の改善を図っていくのがリハビリテーション専門職のミッションだ。
この図ではアプローチの違いを明確にするために「活動と参加」へのアプローチは「広義の意味での環境調整」としているが、当然活動と参加レベルの状態を改善するにも、マンツーマンの関わりは欠かせない。
しかし、活動と参加というのは、その時点での対象者さんの最大能力を発揮させて、その目的とする活動を実践することにある。そのためには広義の意味での環境調整が必要になる。
そうして僕がいつも書いている「触らないリハビリテーション」はこの二つのアプローチでいうところの、活動と参加へのアプローチを効果的に進めるためのリハビリテーションだ。
目標の達成レベルの確認
回復期リハ病院では、それぞれの患者さんにリハビリテーション実施計画書を作成している。
その目標は本当にしっかりと本人さんや家族さんと話し合って作成されているのかな?
理学療法士や作業療法士、言語聴覚士が計画したものにサインを形式的にもらっているだけで、本人の意向はきちんと反映されていないんじゃあないのかな?
そして、その目標の達成度合いはどんな風に確認しているのかな?
入院して1カ月後、リハビリテーション実施計画書に設定されている目標を達成しているかどうかってことの確認は
「目標とすべき課題をセラピストの目の前で患者さん自身が実施する」
ってことでしょう。
目標が2つあるなら、2つの課題を実践してもらうでしょうし、3つの目標があれば3つの課題を試みてもらうことになる。
その目標の確認をする時には、理学療法士や作業療法士がマンツーマンのリハビリをした後に実践してもらうのではなく現時点での目標の達成度合いの確認なので、マンツーマンのリハビリテーションを実施する前に確認すべきだ。
マンツーマンのリハビリで患者さんの状態を整えてから目標としている課題を実践してもらうのではなくて、そのままの状態で実践してもらわないと課題の達成度合いは確認できない。
だからこの場面では「触らないリハビリテーション」を実践することになる。
日々実践する「触らないリハビリテーション」
1カ月、3カ月とさわらないリハビリテーションで目標の達成度合いを確認する。
だけど、ほんとは毎日のリハビリテーションでも今実践しているプログラムの達成度合いの確認としての「触らない」で評価することは必要なはずだ。
日々の患者さんの状態確認やその時点その時点での能力の変化を確認するには、理学療法士や作業療法士、言語聴覚が患者さんのありのままの能力を評価する。その時点でどれくらいの能力を発揮できるのかということの確認は必要だから、触らないリハビリテーションは必要になる。
毎日毎日触らないリハビリテーションを実践することで、患者さん自身にもフィードバックすることが出来る。
だから地域でも取り組める
こんな風にして、回復期リハビリテーション病院で積極的な「触らないリハビリテーション」を展開する。
そうして、その時に目標を達成できていないなら
目標を達成するために広義の意味での環境調整である「残存能力を発揮しやすくするため」のアプローチも開始すると同時に、プログラムを修正することで心身機能へのアプローチを継続することになるでしょう。
患者さん自身は「今」の能力で達成出来ないことがあるんだから、それについては環境調整を含めた取り組みが必要になってくる。そうしないと病棟生活に支障が出るし、退院後の生活を考えると、リハビリテーション専門職が関わらない時間をどのように過ごすのかってことを考える必要がある。退院後もマンツーマンで毎日リハビリテーションスタッフが患者さんに寄り添うことはできないからだ。
こんな風にして、回復期リハビリテーション病院でも「触らないリハビリテーション」を積極的に実践し、活動と参加へのアプローチを積極的に展開することが出来れば、地域でも積極的に活動と参加にアプローチできる。
今は分断している
だけど、現在の回復期リハビリテーション病院で働くセラピストの多くは、「触らないリハビリテーション」も「活動と参加」へのアプローチもほとんど実践されていないのが現状だ。
地域リハビリテーションの現場では「活動と参加」がクローズアップされているけれど、上手く実践できていない。
回復期リハビリテーション病院を中心とした病院のリハビリで、心身機能に偏ったアプローチが実践されているので、患者さん自身もマンツーマンで徒手時な関わりをしてもらうことこそがリハビリテーションと信じているからだ。
病院を退院して通所リハビリや訪問リハビリで、活動と参加に取り組んだり、いざ「触らないリハビリテーション」を実践しようとしても、患者さん自身がイメージしているリハビリテーションとのギャップが大きいから受け入れてもらいにくいんだ。
地域の現場で「活動と参加」にしっかりと取り組むには病院でも「活動と参加」にアプローチすることが必要なんだってことだ
病院で始めるからこそ地域でも継続できる
こんなお話をリアルに聞いてみたい方はこちらからどうぞ
⇒⇒講演依頼のこと
もっといろんなことを学びたい方は、ぜひお読みください
⇒やまだリハビリテーション研究所が全力でお届けする「新しい学びの形」
note
作業療法士のやまだが全力でお届けしている「コラム」「動画」「講義資料」満載のnoteサイト
2020年版
◆https://note.com/yamada_ot/m/m1f991727b13b

2019年版
◆https://note.com/yamada_ot/m/m0cbce4fae6d2

2018年版
◆https://note.com/yamada_ot/m/ma3fc5020f609

お知らせ
こんなお話をリアルに聞いてみたい方はこちらからどうぞ
◆講演依頼のこと
ネットを使って学ぶことができます!
◆やまだリハビリテーション研究所が全力でお届けする「新しい学びの形」
フォローしてね
- 公式LINEアカウント

- メインのブログ
やまだリハビリテーションらぼ - YouTube
やまだリハビリテーション研究所のYouTubeのチャンネル - noteサイト
https://note.com/yamada_ot - Twitter
https://twitter.com/yamada_ot_labo - Facebookページ
やまだリハビリテーション研究所Facebookページ





コメント